|
| Manual em PDF |
"A Enfermagem é uma arte; e para realizá-la como arte, requer uma devoção tão exclusiva, um preparo tão rigoroso, quanto a obra de qualquer pintor ou escultor; pois o que é tratar da tela morta ou do frio mármore comparado ao tratar do corpo vivo, o templo do espírito de Deus? É uma das artes; poder-se-ia dizer, a mais bela das artes!" (Florence Nightingale) ❤ Enfermagem é Amor ❤
quinta-feira, 31 de outubro de 2013
segunda-feira, 21 de outubro de 2013
sexta-feira, 20 de setembro de 2013
quarta-feira, 14 de agosto de 2013
Calendário Nacional de Vacinação
O Calendário de vacinação brasileiro é definido pelo Programa Nacional de Imunizações do Ministério da Saúde e corresponde ao conjunto de vacinas consideradas de interesse prioritário à saúde pública do país. Desde o nascimento até a terceira idade e são distribuídas gratuitamente nos postos de vacinação da rede pública.
terça-feira, 30 de julho de 2013
Ausculta Cardiaca
Técnica de auscultação
Tanto quanto possível, deve ser efetuada em ambiente silencioso, com o paciente e o examinador em posições confortáveis, sem pressa e acompanhada de manobras que possam melhor evidenciar determinados eventos.
Áreas de ausculta:
Mitral ou da ponta: no local onde se identifica, pela palpação, o choque da ponta;
Aórtica: no segundo espaço intercostal direito, junto ao esterno;
Pulmonar: no segundo espaço intercostal esquerdo, na margem esternal;
Aórtica acessória: no terceiro espaço intercostal esquerdo, junto ao esterno;
outras áreas para ausculta: a margem direita do esterno, o epigástrio, a região axilar, a região cervical.
Mudanças de posição do paciente:
1) Lateralização de 45o, à esquerda - fenômenos relacionadas ao lado esquerdo e valva mitral;
2) Flexão do tronco - melhora a auscultação dos eventos de origem aórtica e pulmonar;
3) Mudança do decúbito dorsal para sentada ou ereta - melhor ausculta dos fenômenos relacionados ao prolapso de valva mitral.
Outras manobras: incremento dos sopros originados nas câmaras direitas durante a inspiração e seu decréscimo durante a expiração.
Eventos acústicos: bulhas, sopros, estalidos, atritos.
Ouça os sons normais e anormais de ausculta cardíaca e acompanhe as características pelo site: http://www.virtual.unifesp.br/unifesp/torax/
sexta-feira, 26 de julho de 2013
O idoso saudável
A idéia de que o idoso tenha uma vida restrita cheia de privações e sofrimentos é um mito, pois o idoso pode estar de bem e ter saúde até o final da vida, só depende de como cuidam de si mesmos e de como são tratados pelas pessoas que convivem. Podemos ficar doentes em qualquer idade, a diferença para o idoso, é que ele tem algumas limitações físicas naturais, porem não impedem o idoso de ser saudável e feliz.
O idoso passa por varias mudanças, como a aposentadoria, perda de amigos e familiares, limitações físicas, o que podem em alguns casos não serem aceitas pelo idoso, levando ele a pensar na sua própria morte, sentir falta do trabalho, incluindo o próprio afastamento da sociedade. Fator que pode levar o idoso a um quadro de depressão. Outro fator é a exclusão da sociedade e da família, ou seja, a família em alguns casos afasta o idoso de suas atividades às vezes na intenção de cuidar, o que é uma falta de habilidade para administrar a situação e também há os casos da família e do próprio idoso de pensar na velhice como uma perda de valor. A depressão é uma doença que necessita de tratamento com acompanhamento do psicólogo e com o medico.
 É importante que idoso saiba aceitar o envelhecimento com naturalidade, e aceitar as mudanças físicas, pois isso faz parte das etapas da vida. E a família deve entender e estimular o idoso a manter suas atividades e sua autonomia, além de aproveitar a oportunidade de aprender com a experiencia do idoso, assim como o idoso pode aprender com os mais jovens.
É importante que idoso saiba aceitar o envelhecimento com naturalidade, e aceitar as mudanças físicas, pois isso faz parte das etapas da vida. E a família deve entender e estimular o idoso a manter suas atividades e sua autonomia, além de aproveitar a oportunidade de aprender com a experiencia do idoso, assim como o idoso pode aprender com os mais jovens.
A falta de atenção com o idoso, devido a obrigações de trabalho e estudos para os familiares, pode levar o idoso a perda de autoestima, pensado que vive em segundo plano, por isso o idoso deve participar de atividades em grupo, para compensar essa falta de atenção. Alem de praticar atividades que requerem atenção e concetração, como a leitura, é importante também que o idoso mantenha contato com as pessoas que gosta, pois precisa conversar e ser ouvido. É interesante que o idoso mantenha contato com pessoas de sua idade, e possa contar historias do passado, expor sua opinião, seus sentimento e desejos, bem como manter uma alimentação saudavel.
O idoso pode e deve ter uma vida saudável e conseguir se adaptar as mudanças no decorrer do envelhecimento, ao passo que isso proporcione a ele momentos felizes e que ele consiga aprender e amar, sendo assim, em qualquer idade.
Júlia Santos Fortes
terça-feira, 16 de julho de 2013
Ausculta Pulmonar e Ruídos adventícios

Ola pessoal, cito aqui os pontos da ausculta pulmonar.
No circulo amarelo,é possível ouvir o som traqueal. Os sons, são intensos, agudos e a fase expiratória é mais longa que a inspiratória.
No circulo lilas podemos ouvir o som brônquico nas áreas de projeção dos brônquios de maior calibre, O som é caracterizado por um timbre agudo, intenso e oco. Na fase expiratória é mais forte e prolongado. Quando auscultado na periferia do pulmão, significa transmissão anormal do som devido a condensação pulmonar, por exemplo em caso de pneumonia.
No circulo vermelho pode-se ouvir o som vesicular ou murmurio vesicular que é formado pela passagem de ar pela parênquima pulmonar. É auscultado em toda a extensão do tórax, sendo mais intenso nas bases pulmonares. O timbre é grave e suave, mais prolongado na fase inspiratória e mais audível na região Antero-posterior, nas axilas e nas regiões infraescapulares.
No circulo verde ira-se ouvir o som broncovesicular a qual somam-se duas características sonoras, o brônquica e o murmurio vesicular. Auscultado normalmente entre o primeiro e o segundo espaços intercostais no tórax anterior e entre as escapulas no nível da terceira e quarta vértebras.
Ruído Adventícios
Crepitantes: antes eram chamadas de estertores. são audíveis quando ocorre abertura súbita de pequenas vias aéreas contendo pequena quantidade de liquido. Pode ser reproduzido o som ao esfregar uma mecha de cabelo contra os dedes próximo ao ouvido. as crepitações podem ser auscultadas durante a inspiração e a expiração e geralmente não desaparecem com a tosse ou mudança de posição. Associadas a edema pulmonar, fibrose, bronquite, bronquiectasia, pneumonia.
Subcrepitantes ou estertores bolhosos: assemelham-se ao rompimento de pequenas bolhas e podem ser auscultado no final da inspiração e inicio da inspiração. Se produzem quando se encontram na traqueia, nos brônquios, nos bronquíolos, ou no tecido pulmonar, substâncias líquidas que entram em conflito com o ar e se agitam (catarro, pus, sangue)
Roncos: passagem de ar por canais estreitos contendo líquidos e secreções e podem desaparecer com a tosse. Associado a produção excessiva de muco, como pneumonia, bronquite.
Sibilos: assemelham-se a ruídos musicais, são decorrentes da passagem de ar por vias aéreas estreitas. Auscultados na inspiração e na expiração. Quando intensos, podem ser audíveis sem estetoscópio e são associados a asma e broncoconstrição.
Atrito Pleural: decorre da inflamação pleural. É descrito como ruído semelhante a um estalo ou um roçar, é intenso na inspiração e pode ser auscultado também na expiração. Associa-se a pneumonia e infarto pleural.
Cornagem ou estridor: é a respiração ruidosa devido a obstrução no nível da laringe ou traqueia, mais percebido na fase inspiratória. Pode ser decorrente de laringite, edema de glote, corpos estranhos e estenose de traqueia.
Encontre mais informações sobre ruídos adventícios: http://www.medcenter.com/medscape/content.aspx?id=25959&langType=1046
Ouça os sons pulmonares normais e anormais, acompanhando suas características pelo site: http://www.virtual.unifesp.br/unifesp/torax/
segunda-feira, 1 de julho de 2013
Ministério da Saúde incorpora vacina contra HPV ao SUS
O Ministério da Saúde anunciou a incorporação ao Sistema Único de Saúde da vacina contra o papilomavírus (HPV), usada na prevenção de câncer de colo do útero. O vírus HPV é responsável por 95% dos casos de câncer de colo do útero, segundo que mais atinge mulheres, atrás apenas do câncer de mama.
Em 2014, meninas de 10 e 11 anos receberão as três doses necessárias para a imunização. A meta é vacinar 80% do público-alvo. A vacina que estará disponível na rede pública é a quadrivalente, usada na prevenção contra quatro tipos de HPV (6, 11, 16 e 18). Dois deles (16 e 18) respondem por 70% dos casos de câncer. E a prevenção da doença tem eficácia comprovada para pessoas que ainda não iniciaram a vida sexual e, por isso, não tiveram nenhum contato com o vírus. O HPV é capaz de infectar a pele ou as mucosas e possui mais de 100 tipos. Do total, pelo menos 13 têm potencial para causar câncer.
A vacina será aplicada com autorização dos pais no esquema: primeira dose, segunda após dois meses e terceira dose após seis meses. E a imunização irá ocorrer em unidades de saúde e escolas.
Encontre mais informações sobre o HPVem: http://saude.terra.com.br/doencas-e-tratamentos/
sexta-feira, 28 de junho de 2013
O que é hepatite viral?
A hepatite viral ocorre quando um vírus causa infecção e inflamação do fígado. Os vírus que causam hepatite viral são denominados de vírus da hepatite A, B, C, D e E.
Todos esses tipos de vírus causam uma hepatite viral aguda. Porém, os vírus das hepatites B, C e D podem causar infecção crônica e prolongada, às vezes por toda a vida. A Hepatite crônica (ou prolongada) pode causar cirrose, insuficiência hepática (mau funcionamento do fígado) e também câncer hepático.
Outros tipos de vírus que menos freqüentemente afetam o fígado e causam hepatite são o citomegalovirus (CMV); Epstein-Barr vírus (EBV), herpes vírus; parvovirus e adenovirus.
Os sintomas mais comuns são:
- Icterícia: trata-se de uma coloração amarelada da pele e dos olhos.
- Mal-estar, cansaço ou fadiga.
- Dor abdominal.
- Falta de apetite.
- Diarréia, náuseas ou vômitos.
- Febre.
- Dores de cabeça ou dor no corpo.
- Pode haver urina de coloração escura (cor de coca-cola).
- Fezes de coloração esbranquiçada (tipo massa de vidraceiro).

Os sintomas podem variar de acordo com o organismo de cada pessoa. Entretanto, algumas pessoas podem não ter sintomas.
Hepatite A
Transmissão:
O vírus da hepatite A é mais comumente transmitido através da ingestão de água e alimentos contaminados pelas fezes de pessoas infectadas. Raramente é transmitido através do contato com sangue contaminado.
Tratamento:
A detecção da hepatite A se faz por exame de sangue e não há tratamento específico, esperando-se que o paciente reaja sozinho contra a doença. Normalmente, a hepatite A não se torna crônica.
Prevenção:
Apesar de existir vacina contra o vírus da hepatite A (HAV), a melhor maneira de evitá-la se dá pelo saneamento básico, tratamento adequado da água, alimentos bem cozidos e pelo ato de lavar sempre as mãos antes das refeições.
Hepatite B
Transmissão:
O vírus da hepatite tipo B (HBV) é transmitido principalmente por meio do sangue. Usuários de drogas injetáveis e pacientes submetidos a material cirúrgico contaminado e não-descartável estão entre as maiores vítimas, daí o cuidado que se deve ter nas transfusões sangüíneas, no dentista, e em sessões de depilação ou tatuagem.
O vírus da hepatite B também pode ser passado pelo contato sexual, reforçando a necessidade do uso de camisinha. Outra forma de contágio ocorre durante o nascimento, seja parto normal ou cesáreo, onde pode haver passagem do vírus da hepatite B da mãe para o feto.
Tratamento:
Freqüentemente, os sinais e sintomas da hepatite B podem não aparecer inicialmente, e grande parte dos infectados só acaba descobrindo que tem a doença após anos e, muitas vezes, por acaso, em testes realizados de rotina para esse vírus.
Ao contrário da hepatite A, a hepatite B evoluir para um quadro crônico e então para uma cirrose ou até câncer de fígado.
Os medicamentos aprovadas para o tratamento da hepatite B são o alfa-interferon e o peginterferon (ou interferon peguilado), que são drogas que reduzem a replicação do vírus e melhoram o sistema imune (sistema de defesa do organismo). Há ainda medicamentos antivirais como a lamivudina, adefovir dipivoxil, entecavir e telbivudina para o tratamento da hepatite B.
Crianças nascidas de mães infectadas com o vírus da hepatite B devem receber imunoglobulina humana antivírus da hepatite B e também a vacina para hepatite B até 12 horas após o parto, para ajudar a prevenir a infecção.
Prevenção:
- A prevenção da hepatite B inclui:
- Controle efetivo de bancos de sangue através da triagem sorológica (exames feitos de rotina no sangue armazenado).
- Vacinação contra hepatite B (disponível no SUS).
- Uso de imunoglobulina humana antivírus da hepatite B (também disponível no SUS).
- Uso de equipamentos de proteção individual pelos profissionais da área da saúde.
- Não compartilhamento de alicates de unha, lâminas de barbear e escovas de dente.
- Não compartilhamento de seringas e agulhas para uso de drogas.
- Como a hepatite B pode ser adquirida através do ato sexual, o uso de preservativos também ajuda na prevenção desta doença.
Hepatite C
Transmissão:
O vírus da hepatite tipo c (HCV) é transmitido principalmente por meio do sangue. Raramente é transmitido por ato sexual ou durante o nascimento (pelo contato de sangue contaminado da mãe com o feto).
As formas de contágio da hepatite C são muito similares às da hepatite B, descritas anteriormente.
Tratamento:
O tratamento da hepatite C é feito através de uma medicação chamada de interferon, junto com uma droga antiviral chamada de ribavirina.
Prevenção:
As formas de prevenção da hepatite C são similares à hepatite B. Porém, não há vacina para a hepatite C.
Não havendo vacina para hepatite C, os cuidados relacionados à prevenção de contágio devem ser redobrados. Assim como na hepatite B, muitos casos de hepatite C tornam-se crônicos, necessitando de tratamento.
Hepatite D
Transmissão:
A hepatite D é transmitida através de sangue contaminado. Esta doença só ocorre junto com a transmissão da hepatite B, ou em um indivíduo que já seja portador da hepatite B. Ou seja, é preciso haver o vírus da hepatite B para que a hepatite D também seja transmitida.
As formas de transmissão são bem similares às da hepatite B.
Tratamento:
O tratamento da hepatite D é feito com interferon peguilado.
Prevenção:
As formas de transmissão da hepatite D também são similares às da hepatite B.
Não há vacina para hepatite D.
Hepatite E
Transmissão:
O vírus da hepatite E é transmitido através da ingestão de água e alimentos contaminados pelas fezes de pessoas infectadas.
Tratamento:
Não há tratamento específico para a hepatite E. Geralmente esta doença é limitada, e espera-se que o organismo do paciente reaja sozinho e fique curado após algumas semanas do contágio.
Prevenção:
A prevenção é feita com saneamento básico adequado, higiene pessoal, higiene de alimentos e da água.
Comparação entre as hepatites
Transmissão:
As hepatites A e E geralmente são transmitidas através de água e alimentos contaminados. Já as hepatites B, C e D são transmitidas através de sangue contaminado, ato sexual ou ao nascimento (contato do sangue contaminado da mãe com o feto).
Tratamento:
As hepatites A e E geralmente são limitadas, esperando-se que o organismo reaja sozinho contra a doença. Já as hepatites B, C e D são mais sérias e podem se tornar crônicas. Existem remédios para tratamento de hepatites crônicas.
Vacinação: As vacinas existem apenas para as hepatites A e B.
Fonte:
Mais informações em:
terça-feira, 18 de junho de 2013
Sinais vitais - vídeo aula com Otávio Plazzi
Temperatura normal
Temperatura axilar 35,7 a 36,9 °C
Temperatura oral 36,0 a 37,6 °C
Temperatura retal 36,3 a 38,2 °C
Temperatura acima do normal
Febrícula 36,9 a 37,4 °C
Estado febril 37,5 a 38 °C
Febre 38 a 39 °C
Pirexia 39 a 40 °C
Hiperpirexia 40 a 41 °C
Temperatura em crianças
Normal 35,8 a 37,0 °C
Febrícula 37,1 a 37,5 °C
Hipertermia acima de 37,8 °C
Freqüência Cardíaca normal
Recém-nascido 120 a 140 batimentos por minuto (bpm)
Lactente 100 a 120 bpm
Adolescente 80 a 100 bpm
Mulher 65 a 80 bpm
Homem 60 a 70 bpm
Frequência respiratória normal
Lactente 30 a 40 movimentos respiratórios por minuto (mrpm)
Criança 20 a 24 mrpm
Mulher 18 a 20 mrpm
Homem 15 a 20 mrpm
Pressão Arterial normal
Pressão sistólica 90 a 140 mmHg
Presão diastólica 60 a 90 mmHg
sexta-feira, 14 de junho de 2013
Dia mundial do Doador de Sangue
Requisitos para doar sangue
- Ter entre 18 e 65 anos (maior que 16 anos acompanhado pelos pais)
- Peso superior a 50Kg
- Boas condições de saúde
- Homens devem esperar um intervalo de 60 dias para doar novamente e mulheres de 90 dias.
- Não estar grávida nem amamentando
- Levar um documento oficial de identidade com foto
- Ter dormido pelo menos 6 horas antes da doação
quinta-feira, 6 de junho de 2013
Independente de nossas crenças, todos podemos ser doadores de órgãos.
Independente de nossas crenças, todos podemos ser doadores de órgãos.
Avise sua família que você é um doador!
Conheça a pagina no Facebook: https://www.facebook.com/soudoador?fref=ts
Conheça o site: http://www.abto.org.br/
quarta-feira, 29 de maio de 2013
Pesquisa em Rio Preto sobre esmaltes e transmissão de fungos
Uma pesquisa inédita feita em São José do Rio Preto (SP) chamou atenção de médicos de todo o mundo em um congresso internacional realizado em Berlim, na Alemanha. Pela primeira vez, pesquisadores conseguiram provar que a química presente nos esmaltes não é capaz de matar fungos que transmitem doenças para as unhas. A pesquisa será publicada em breve em revistas científicas internacionais.
A pesquisa comprovou também que os tons mais escuros, como os vermelhos, estão mais sujeitos a contaminação do que os claros. Conclusão: o kit salão, que normalmente é composto de inclui alicate e materiais descartáveis para evitar a transmissão de doenças como a hepatite C deve ser reforçado com esmalte e óleo secante, tudo para ficar longe de micoses.
Entenda melhor na pagina do G1 pelo link: http://g1.globo.com
segunda-feira, 27 de maio de 2013
Por amor, não por obrigação
Sabrina Hayasaki, com a foto "Por amor, não por obrigação" foi vencedora do Concurso Fotográfico Olhares da Enfermagem. Os cinco trabalhos vencedores serão expostos na sede do Conselho e no COREN-SP Educação.
1º Lugar
Sabrina Hayasaki – COREN-SP 333.568

Fonte: http://portal.coren-sp.gov.br/node/35696
Clique para ver as outras fotos vencedoras.
Clique para ver as outras fotos vencedoras.
sexta-feira, 24 de maio de 2013
quarta-feira, 22 de maio de 2013
Saúde Bucal e Placa Bacteriana
A placa bacteriana trata-se de uma película pegajosa e incolor, formada por bactérias e açúcares que se fixam sobre os dentes e podem causar cáries e gengivite. Se a placa bacteriana não for removida diariamente, endurece e forma o tártaro.
Todos nós temos placa bacteriana, pois as bactérias aproveitam os nutrientes contidos nos alimentos que ingerimos e os contidos na saliva para se desenvolver.
A placa produz ácidos que atacam os dentes, o que acontece após as refeições. Sofrendo esses ataques repetidos, o esmalte dos dentes pode se desfazer e abrir caminho para a formação de cáries. Não sendo retirada, a placa bacteriana pode também irritar a gengiva ao redor dos dentes, causando gengivite (as gengivas ficam vermelhas, incham e sangram), periodontite e perda dos dentes.
Como evitar a formação da placa bacteriana?
- Escovar bem os dentes, no mínimo três vezes ao dia, para remover a placa bacteriana de todas as superfícies dos seus dentes.
- Usar fio dental diariamente para remover a placa bacteriana que se instala entre seus dentes e sob a gengiva, onde a escova não pode alcançar.
- Limitar a ingestão de alimentos com muito açúcar ou amido, especialmente aqueles que grudam nos dentes.
- Visitar seu dentista regularmente para fazer limpeza e exame completo dos dente. Por meio da raspagem, a placa e o tártaro são removidos da coroa e raiz do dente.
Fonte: http://br.mulher.yahoo.com/-o-que-%C3%A9-placa-bacteriana-.html
Conheça também: http://www.abha.org.br/
Conheça também: http://www.abha.org.br/
sábado, 18 de maio de 2013
Interpretação de Exames Laboratoriais no Processo de Enfermagem
Material: Aula de Interpretação de Exames Laboratoriais no Processo de Enfermagem
Formato: pdf
Número de slides: 77
Tamanho: 335 KB
Tamanho: 335 KB
Link para download: http://www.ebah.com.br/content/ABAAAAf2oAJ/interpretacao-exames-laboratoriais-na-sae-enfermagem
Obs: necessário cadastrar para realizar o download gratuitamente.
quarta-feira, 15 de maio de 2013
Erros de medicação e índice terapêutico estreito
Fatores que contribuem para o erro de medicação:
· Conhecimento/habilidade – treinamento, formação.
· Psicológico – estresse, frustração, ansiedade.
· Fisiológico – sono, fadiga, álcool, drogas.
· Institucional – gerenciamento, falhas de equipamentos.
· Ambiental – barulho, agitação, estímulos visuais.
· Alem de: satisfação com o trabalho, quantidade de profissionais proporcionais aos pacientes, trabalho em equipe, lesões ocupacionais, violência com o profissional.
Os erros podem ser na distribuição, prescrição, dispensação, preparo, administração. As causas mais comuns são: comunicação insuficiente, ambiguidade de nomes dos produtos, abreviações medicas, técnicas inadequadas, uso indevido pelo paciente sem conhecimento, erro do diagnostico.
Para evitar:
Prescrição – avaliar necessidade, estabelecer resposta terapêutica desejada.
Dispensação – revisar a prescrição, revisar preparo.
Administração – medicamento correto para o paciente correto e com indicação, informar ao paciente sobre a medicação.
Monitoração – documentação de resposta do paciente, notificação de resposta adversa, avaliar duração do tratamento.
Medicamentos de dose crítica ou índice terapêutico estreito
São medicamentos em que a diferença toxica mínima no sangue difere 2 vezes na concentração eficaz. Obrigam a monitorização da resposta terapêutica. Exemplo de medicamentos são: digoxina, lítio, teofilina, varfarina, vitamina A, aminofilina...
Os medicamentos que tem índice terapêutico estreito são: anticonvulsivantes, broncodilatadores, cardiotônicos antibiótico, antiparkinsoniano, antiasmático, antidepressivo.
Conceitos:
Resposta Adversa a Medicamentos: é uma resposta não intencional ao uso de medicamentos que ocorre em dose normalmente utilizadas para a profilaxia ou tratamento de doenças. Ex: plasil pode levar a efeito piramidal(como a cocaína).
Evento adverso: é um acontecimento de importância medica que se apresenta durante uma terapia medicamentosa, mas não tem relação com o medicamento.
Reação inesperada: é o evento em que a natureza não é coerente com informações que constam na bula.
Dentro do Programa Segurança do Paciente, o COREN-SP lança a cartilha Erros de Medicação – Definições e Estratégias de Prevenção. A cartilha traz os erros de medicação mais comuns e as estratégias para evitá-los, funcionando como um guia prático de orientação ao profissional no dia-a-dia de trabalho. O material está disponível para download no site do COREN-SP, através do link: http://inter.coren-sp.gov.br/sites/default/files/erros_de_medicacao-definicoes_e_estrategias_de_prevencao_0.pdf
quinta-feira, 9 de maio de 2013
Mecanismo da Inflamação
É uma resposta a um estimulo nocivo (micróbios, toxinas, células necróticas) que ocorre em tecidos vascularizados e envolve a ativação de varias proteínas e células. Depende de mediadores químicos e esta associada a doenças infecciosas, imunológicas, vasculares e trauma.
Fisiopatologia:
Com o Estímulo lesivo celular (físico, químico, biológico inicia-se a ativação do sistema do complemento e a lesão celular libera enzimas intracelulares, então ocorre à sensibilização seletiva) por substancias algésicas durante a inflamação (BK, 5-HT e PGs), em seguida temos a resolução ou a cronificação.
Fatores que influenciam na resposta inflamatória:
· A natureza e intensidade da lesão
· Local e tecido afetado
· Resposta do hospedeiro (nutrição, sistema cardiovascular, imunidade, existências de distúrbios predisponentes ex: câncer e diabetes).
Sinais e sintomas
· Dor – liberação de mediadores que afetam terminações nervosas
· Calor – vasodilatação e aumento do metabolismo celular
· Rubor - vasodilatação
· Edema – vasodilatação e extravasamento de fluido
· Perda da função
Células envolvidas na inflamação AGUDA:
Neutrófilo, basófilo, eosinófilo, mastócito
Células envolvidas na inflamação CRÔNICA:
Plasmócito, linfócito, monócito e macrófago.
Alterações vasculares na inflamação:
· Vasodilatação de arteríolas
· Abertura de novas redes capilares
· Aumento de fluxo sanguíneo
· Estase
· Diminui circulação em pequenos vasos (aumenta permeabilidade vascular e viscosidade)
TRANSUDATO: substancia fluida que passa através dos vasos e com baixo conteúdo de proteínas. Este liquido não é proveniente de inflamação.
EXSUDATO: fluido composto por células que escapam de um vaso sanguíneo e se depositam nos tecidos como resultado de processo inflamatório. Contem grande quantidade e proteínas, células e materiais sólidos.
Para a nomenclatura das inflamações acrescenta-se o sufixo “ite”. Exemplo: arter (artéria) =artrite; hepato (fígado) = hepatite; dermato (pele) = dermatite; espleno (baço) = esplenite...
Citocina
É um mediador químico, molécula com função de estimular uma resposta imunológica e pode ser produzida por monócitos, macrófagos, neutrófilos... Todas as citocinas são pequenas proteínas que tem diversas categorias:
· Interferons – ativação de leucócitos e antiviral
· Interleucinas – ativação de células inflamatórias
· Quimiocinas – ativação de leucócitos
· Citocinas pró-inflamatórias – febre, choque, ativação de células endoteliais, indução de citocinas
· fator de crescimento – libera células de defesa, como o macrófago que tem atividade bactericida
Componentes da resposta inflamatória
· basófilos – aumentam nas reações inflamatórias cutâneas tardias
· plaquetas – função trombogênica e liberam substancias pró-inflamatórias
· eosinófilos – nas reações alérgicas e infecções parasitarias produzem metabolitos tóxicos de oxigênio
· mastócito – em inflamações mediadas por IgE, possuem histamina, heparina...
· células endoteliais – aumentam neutrófilos e monócitos
· neutrófilos – infecções bacterianas, exercem resposta imune
quarta-feira, 17 de abril de 2013
Índice de Massa Corporal
 O IMC (Índice de Massa Corporal), é uma maneira de avaliar se estamos com o peso ideal, compatível
O IMC (Índice de Massa Corporal), é uma maneira de avaliar se estamos com o peso ideal, compatívelcom nossa altura.
Como toda padronização tem algumas falhas, em crianças e em pessoas musculosas por exemplo. Mas continua sendo um maneira válida para fazer essa avaliação.
O IMC é calculado dividindo o peso do indivíduo em quilos, pelo quadrado de sua altura em metros.
IMC = peso
atura²
Peso normal 18,5 - 24,9
Sobrepeso 25,0 - 29,9
Obesidade Grau I 30,0 - 34,9
Obesidade Grau II 35,0 - 39,9
Obesidade Grau III 40,0
terça-feira, 16 de abril de 2013
Curso Atualização no manejo clínico da dengue oferecido pelo UNASUS
Este curso é resultado de uma parceria entre o Ministério da Saúde e a Universidade Aberta do SUS (UNA-SUS). O objetivo da iniciativa é fazer com que médicos e enfermeiros da atenção básica e da urgência e emergência aprendam ou se aperfeiçoem no diagnóstico e tratamento da dengue. A expectativa é de que a capacitação dos profissionais, por meio de quatro casos clínicos que ocorrem comumente no dia a dia, possibilite uma redução ainda maior dos casos graves e da mortalidade pela doença.
O curso é composto por módulos, totalmente autoinstrutivo, não há tutores, podendo ser feito diretamente pela internet. Enfermeiros e médicos podem ainda compartilhar experiências por meio de redes sociais, como o Facebook e, também, participar de enquetes e fórum de discussão promovidos na plataforma do curso.
Fonte: Jarbas Barbosa - Secretário de Vigilância em Saúde - Ministério da Saúde
domingo, 7 de abril de 2013
Dia Mundial da Saúde - Tema 2013: Hipertensão
O Dia Mundial da Saúde foi criado pela Organização Mundial de Saúde (OMS), em 1948, devido a preocupação de seus integrantes em manter o bom estado de saúde das pessoas e alertar sobre os principais problemas que podem atingir a população mundial.
Este ano o tema para alerta no dia mundial da saúde é o controle da hipertensão.
A hipertensão é uma doença crônica que causa a morte de 9,4 milhões de pessoas por ano em todo mundo, e esta relacionada com 45% dos problemas cardíacos e 51% dos acidentes vasculares encefálicos, segundo a OMS.
A hipertensão é prevenível e tratável, a OMS cobrou a união de esforços de governos, profissionais de saúde, sociedade civil e setor privado, para reduzir o impacto do problema no mundo. Através da orientação para que a população se previna com ações como: reduzir a ingestão de sal; comer de forma balanceada; evitar o consumo nocivo do álcool; praticar atividade física; e evitar o fumo.
Entre no site http://noticias.uol.com.br/saude/album/2012/10/01/veja-mitos-e-verdades-sobre-o-sal.htm#fotoNav=7 e veja alguns mitos e verdades sobre o sal.
E conheça também o site da Sociedade Brasileira de Hipertensão: http://www.sbh.org.br/geral/geral.asp
quarta-feira, 3 de abril de 2013
Edital Concurso ANVISA para Enfermagem 2013
Entre no link: http://concursosnobrasil.com.br/concursos/edital/edital-concurso-anvisa.html e veja o edital para concurso da ANVISA para o cargo de enfermagem.
 |
| portal.anvisa.gov.br |
A Agência Nacional de Vigilância Sanitária (Anvisa) e a Cetro Concursos, organizadora, devem divulgar nesta sexta-feira, dia 28, o edital de reaplicação das provas, bem como as demais informações referentes ao prosseguimento do concurso. Os exames realizados no último dia 2 foram anulados, devido às ocorrências que comprometeram a sua lisura e isonomia. Espera-se que a nova prova seja marcada para o fim de julho ou para agosto, uma vez que há outros concursos de nível nacional para serem realizados (aos domingos) até meados do próximo mês. Com isso, pode ser que a Cetro não consiga reservar locais suficientes para alocar os mais de 125 mil inscritos, se quiser optar por esses dias.
Quem desejar poderá desistir do concurso e terá o valor da taxa de inscrição devolvido (R$50 ou R$70). As informações de como proceder para fazer valer esse direito constarão no edital. Estão em oferta 314 vagas, todas em Brasília, sendo 100 para técnico em regulação e vigilância sanitária, 28 para técnico administrativo, 157 para especialista em regulação e vigilância sanitária e 29 para analista administrativo.
Fonte: folha dirigida
domingo, 31 de março de 2013
Páscoa...
É ser capaz de mudar.
É partilhar a vida na esperança.
É viver em constante libertação.
É crer na vida que vence a morte.
É renascimento, é recomeço.
É dizer sim ao amor e à vida.
É investir na fraternidade.
É lutar por um mundo melhor.
É vivenciar a solidariedade.
É uma nova chance para melhorarmos.
Que neste dia de Páscoa renasça a alegria da criança que existe em você.
Que o milagre da vida encante o seu oração!!!
Que o amor se renove todos os dias!!!
Feliz Páscoa à quem vive a enfermagem!!!!
quinta-feira, 28 de março de 2013
domingo, 24 de março de 2013
Câncer do Colo do Útero
A principal alteração que pode levar a esse tipo de câncer é a infecção pelo HPV. O câncer do colo do útero é o segundo de maior incidência na mulher, sendo o primeiro, o câncer de mama. A faixa etária de mulheres com o câncer do colo é entre 45 a 49 anos. Em 2010 houve 4.986 mortes e em 2012 houve 17.540 novos casos de doença o segundo o INCA.
- Diminuição de vitamina A e C (importante para reparação de tecidos)
- Vários parceiros sexuais
- Uso de anticonceptivos orais
- Multiparidade
- Iniciação precoce da vida sexual
Sintomas e tratamento
É uma doença de desenvolvimento lento que pode cursar sem sintomas na fase inicial e evoluir para quadros de sangramento vaginal intermitente ou após relação sexual, secreção vaginal anormal e dor abdominal ssociada a queixas urinárias ou intestinais nos casos mais avançados.
Os tratamentos mais comuns para o Câncer do Colo do útero são a cirurgia e a radioterapia.
Prevenção e diagnostico precoce
A prevenção pode ser feita usando-se preservativos (camisinha), para evitar o contágio Pelo HPV. A detecção precoce é feita através de exame preventivo (Papanicolau). Quando diagnosticado na fase inicial, as chances de cura são de 100%. Conforme a evolução da doença. Aparecem sintomas como sangramento vaginal, corrimento e dor.
O Ministério da Saúde orienta que as mulheres dos 25 aos 64 anos façam o exame preventivo, o Papanicolau, a cada três anos. E o Ministério da Saúde anunciou a incorporação ao Sistema Único de Saúde da vacina contra o papilomavírus (HPV) a partir de 2014, vírus responsável por 95% dos casos de câncer de colo do útero, capaz de infectar a pele ou as mucosas.
O Ministério da Saúde orienta que as mulheres dos 25 aos 64 anos façam o exame preventivo, o Papanicolau, a cada três anos. E o Ministério da Saúde anunciou a incorporação ao Sistema Único de Saúde da vacina contra o papilomavírus (HPV) a partir de 2014, vírus responsável por 95% dos casos de câncer de colo do útero, capaz de infectar a pele ou as mucosas.
E para conhecer o Programa Nacional de Controle do Câncer do Colo do Útero entre em: http://www2.inca.gov.br/wps/wcm/connect/acoes_programas/site+/home/nobrasil/programa_nacional_controle_cancer_colo_utero/
terça-feira, 5 de março de 2013
Esperança - Sobre a Morte Morrer
Resumo do Capítulo VIII. Esperança, do Livro "Sobre a Morte e o Morrer" de Elisabeth Kübler-Ross
Até aqui, discutimos os diferentes estágios por que as pessoas passam ao se depararem com noticias trágicas: mecanismos de defesa e luta para enfrentar situações extremamente difíceis. Tais estágios terão duração variável, um substituirá o outro ou se encontraram lado a lado. A única coisa que geralmente persiste, em todos os estágios, é a esperança.
Ouvindo pacientes em fase terminal, até mesmo os mais conformados, realistas, deixavam aberta a possibilidade de alguma cura, que fosse descoberto um novo tratamento ou êxito num projeto recente de pesquisa.
A esperança é a sensação de que tudo deve ter algum sentido. De que tudo não passe de um pesadelo, que o doente acorde uma manhã e médicos estão prontos para tentar um novo tratamento que parece promissor e que vão testar nele; que talvez seja o paciente escolhido, como o paciente do primeiro transplante de coração, que deve ter se sentido como sendo escolhido para desempenhar um papel especial na vida. Isto proporciona ao paciente em fase terminal um ânimo, e faz com que se submetam a exames e mais exames. Sensação que serve de conforto em situações difíceis. Quando o paciente não da mais esperança, geralmente é prenuncio de morte eminente.
Os conflitos relacionados com a esperança são: a substituição da esperança pela desesperança, tanto por parte hospitalar, quanto por parte da família, quando a esperança é fundamental para o doente. E também a angustia provinda da incapacidade da família de aceitar o estagio final de um paciente. Agarram-se a esperança com unhas e dentes quando o paciente já se preparava para morrer, mas sente que a família não é capaz de aceitar esse fato.
Não se deve desistir de nenhum paciente, esteja ou não em fase terminal. Quem esta fora do alcance de ajuda medica merece maiores cuidados do que aqueles que ainda podem esperar. Desistir de um paciente pode fazer com que ele se entregue e qualquer ajuda posterior poderia chegar tarde demais, não encontrando o paciente em condições ou espírito para “tentar mais uma vez”.
Muito ajudaria se as pessoas conversassem sobre a morte e o morrer, naturalmente como não temem falar quando alguém espera um bebê. Prejudicamos mais evitando tocar no assunto do que aproveitando e encontrando tempo para ouvir e compartilhar. Caso o paciente saiba que encontraremos um tempo disponível quando ele sentir vontade de falar, constataremos que a maioria realmente quer dividir suas preocupações, reagindo com alivio e uma esperança maior.
Se como profissionais pudermos ajudar o paciente e sua família a encontrarem sintonia com suas necessidades e chegarem a uma aceitação, evitaremos muita agonia e sofrimentos desnecessários.
A entrevista do Sr. J. constitui um exemplo do estagio de raiva e revela o fenômeno da esperança presente de modo disfarçado. O Sr. J. foi hospitalizado com mycosis fungoides, doença maligna da pele.
O Sr. J., a quem vinte anos de doença e sofrimento haviam o transformado numa espécie de filosofo, apresenta muitos sinais de ira disfarçados. O que está querendo dizer na entrevista é: “Tenho sido tão bom, por que eu?”. Descreve como era forte nos tempos de juventude, como cuidava da família, como trabalhava e nunca deixara tentar pelos maus elementos. Depois de tanto esforço, com os filhos crescidos, esperava dispor de alguns anos para viajar e tirar férias. Agora, gasta suas energias contra o desconforto e a dor. Reexamina essa luta e vai eliminando, ponto a ponto, os pensamentos que lhe passam a mente (o suicídio, uma aposentadoria compensadora). Seu campo de possibilidades diminui a medida que a doença progride, suas expectativas e exigências se tornam menores e, finalmente, aceita o fato de viver entre uma recuperação e outra. Sr. J. manteve viva a esperança de cura até o ultimo dia.
quarta-feira, 27 de fevereiro de 2013
Queimaduras
DEFINIÇÃO
Queimaduras são lesões da pele, provocadas pelo calor, radiação, produtos químicos ou certos animais e vegetais, que causam dores fortes e podem levar a infecções.
CONCEITOS E INFORMAÇÕES
 O fogo é o principal agente das queimaduras, embora as produzidas pela eletricidade sejam, de todas, as mais mutilantes, resultando com frequência na perda funcional e mesmo anatômica de segmentos do corpo, principalmente dos membros.
O fogo é o principal agente das queimaduras, embora as produzidas pela eletricidade sejam, de todas, as mais mutilantes, resultando com frequência na perda funcional e mesmo anatômica de segmentos do corpo, principalmente dos membros.  A exposição ao sol, comum entre lavradores e pescadores, pode provocar a urticária solar, (edema localizado, acompanhado de coceira, que pode preceder a lesão da pele) considerada uma doença do trabalho pela Médica Paulista Carmen Leal (*), da Unicamp.
A exposição ao sol, comum entre lavradores e pescadores, pode provocar a urticária solar, (edema localizado, acompanhado de coceira, que pode preceder a lesão da pele) considerada uma doença do trabalho pela Médica Paulista Carmen Leal (*), da Unicamp.  De um modo geral, para cada 100 doentes queimados, três morrem em decorrência das queimaduras.
De um modo geral, para cada 100 doentes queimados, três morrem em decorrência das queimaduras.  Estas lesões são muito importantes para o agricultor, que passa o dia todo sob o sol e tem o mau hábito de praticar a "queimada" para limpar o terreno e para colher a cana-de-açúcar.
Estas lesões são muito importantes para o agricultor, que passa o dia todo sob o sol e tem o mau hábito de praticar a "queimada" para limpar o terreno e para colher a cana-de-açúcar.  A dor na queimadura é resultante do contato dos filetes nervosos com o ar. Para aliviar a dor da queimadura, pode-se cobrir o local com vaselina esterilizada. Contudo, via de regra, não se cobre queimadura , principalmente se ocorrer no rosto, nas mãos e nos órgãos genitais, para evitar aderências. Há experiências hospitalares bem sucedidas, no Brasil, de cobrir a queimadura com tiras ou mantas de pele de rã, embebida em solução antibiótica.
A dor na queimadura é resultante do contato dos filetes nervosos com o ar. Para aliviar a dor da queimadura, pode-se cobrir o local com vaselina esterilizada. Contudo, via de regra, não se cobre queimadura , principalmente se ocorrer no rosto, nas mãos e nos órgãos genitais, para evitar aderências. Há experiências hospitalares bem sucedidas, no Brasil, de cobrir a queimadura com tiras ou mantas de pele de rã, embebida em solução antibiótica.  As manifestações locais mais importantes nas queimaduras são:
As manifestações locais mais importantes nas queimaduras são: - não eliminação de toxinas (não há suor)
- formação de substâncias tóxicas
- dor intensa que pode levar ao choque
- perda de líquidos corporais
- destruição de tecidos
- infecção.
 Entretanto, a consequência mais grave das queimaduras é a porcentagem da área do corpo atingida. Quando esta é menos de 15%, diz-se que o acidentado é, simplesmente, portador de queimaduras. Entretanto, quando a percentagem da pele queimada ultrapassa os 15% (cerca de 15 palmos), pode-se considerá-lo como grande queimado. Ao atingir mais de 40% da superfície do corpo, pode provocar a morte. Acima de 70%, as chances de sobreviver são mínimas!
Entretanto, a consequência mais grave das queimaduras é a porcentagem da área do corpo atingida. Quando esta é menos de 15%, diz-se que o acidentado é, simplesmente, portador de queimaduras. Entretanto, quando a percentagem da pele queimada ultrapassa os 15% (cerca de 15 palmos), pode-se considerá-lo como grande queimado. Ao atingir mais de 40% da superfície do corpo, pode provocar a morte. Acima de 70%, as chances de sobreviver são mínimas!
CLASSIFICAÇÃO DAS QUEIMADURAS
 As queimaduras podem ser classificadas quanto ao:
As queimaduras podem ser classificadas quanto ao: - Agente causador
- Profundidade ou grau
- Extensão ou severidade
- Localização
- Período evolutivo.
AGENTES CAUSADORES (TIPOS) DE QUEIMADURAS
Físicos: temperatura: vapor, objetos aquecidos, água quente, chama, etc.
Eletricidade: corrente elétrica, raio, etc.
Radiação: sol, aparelhos de raios X, raios ultra-violetas, nucleares, etc.
Químicos: produtos químicos: ácidos, bases, álcool, gasolina, etc.
Biológicos: animais: lagarta-de-fogo, água-viva, medusa, etc.
Vegetais: o látex de certas plantas, urtiga, etc.
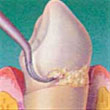
PROFUNDIDADE OU GRAU DA QUEIMADURA
1o. grau , da pele, ou superficial: só atinge a epiderme ou a pele (causa vermelhidão).
2o. grau , da derme, ou superficial: atinge toda a epiderme e parte da derme (forma bolhas).
3o. grau , da pele e da gordura, ou profunda: atinge toda a epiderme, a derme e outros tecidos mais profundos, podendo chegar até os ossos. Surge a cor preta, devido a carbonização dos tecidos.
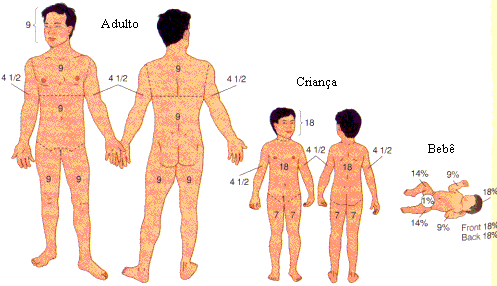
EXTENSÃO OU SEVERIDADE DA QUEIMADURA
 O importante na queimadura não é o seu tipo e nem o seu grau, mas sim a extensão da pele queimada, ou seja, a área corporal atingida.
O importante na queimadura não é o seu tipo e nem o seu grau, mas sim a extensão da pele queimada, ou seja, a área corporal atingida.
Baixa: menos de 15% da superfície corporal atingida
Média: entre 15 e menos de 40% da pele coberta e
Alta: mais de 40% do corpo queimado.
 Uma regra prática para avaliar a extensão das queimaduras pequenas ou localizadas, é compará-las com a superfície da palma da mão do acidentado, que corresponde, aproximadamente a 1% da superfície corporal.
Uma regra prática para avaliar a extensão das queimaduras pequenas ou localizadas, é compará-las com a superfície da palma da mão do acidentado, que corresponde, aproximadamente a 1% da superfície corporal.
CUIDADOS DISPENSADOS AOS QUEIMADOS

 Como proceder:
Como proceder:
1 - Retirar a vítima do contato com a causa da queimadura:
 a) lavando a área queimada com bastante água, no caso de agentes químicos; retirar a roupa do acidentado, se ela ainda contiver parte da substância que causou a queimadura;
a) lavando a área queimada com bastante água, no caso de agentes químicos; retirar a roupa do acidentado, se ela ainda contiver parte da substância que causou a queimadura;  b) apagando o fogo, se for o caso, com extintor (apropriado), abafando-o com um cobertor ou simplesmente rolando o acidentado no chão;
b) apagando o fogo, se for o caso, com extintor (apropriado), abafando-o com um cobertor ou simplesmente rolando o acidentado no chão;
2 - Verificar se a respiração, o batimento cardíaco e o nível de consciência do acidentado estão normais.
3 - Para aliviar a dor e prevenir infecção no local da queimadura:
 a) mergulhar a área afetada em água limpa ou em água corrente, até aliviar a dor. Não romper as bolhas e nem retirar as roupas queimadas que estiverem aderidas à pele. Se as bolhas estiverem rompidas, não colocá-las em contato com a água.
a) mergulhar a área afetada em água limpa ou em água corrente, até aliviar a dor. Não romper as bolhas e nem retirar as roupas queimadas que estiverem aderidas à pele. Se as bolhas estiverem rompidas, não colocá-las em contato com a água.  b) não aplicar pomadas, líquidos, cremes e outras substâncias sobre a queimadura. Elas podem complicar o tratamento e necessitam de indicação médica.
b) não aplicar pomadas, líquidos, cremes e outras substâncias sobre a queimadura. Elas podem complicar o tratamento e necessitam de indicação médica.
4 - Se a pessoa estiver consciente e sentir sede, deve ser-lhe dada toda água que deseja beber, porém, lentamente e com cuidado.
5 - Encaminhar logo que possível a vítima ao Posto de Saúde ou ao Hospital, para avaliação e tratamento.
 Outros cuidados:
Outros cuidados:
a) Não dê água a pacientes com mais de 20% do corpo queimado;
b) Não coloque gelo sobre a queimadura;
c) Não dê qualquer medicamento intramuscular, subcutânea ou pela boca sem consultar um Médico, exceto em caso de emergência cardíaca;
d) Não jogar água em queimaduras provocadas por pós químicos; recomenda-se cal e escovação da pele e da roupa.
e) Deve-se providenciar o transporte imediato do acidentado, quando a área do corpo queimada for estimada entre 60 e 80%.
f) Além da percentagem da área corporal atingida, a gravidade das queimaduras é maior nos menores de 5 anos e maiores de 60.
INSOLAÇÃO E INTERMAÇÃO
 A insolação --- síndrome causada pela ação direta dos raios solares sobre o corpo humano, principalmente quando o mesmo se apresenta com a cabeça desprotegida --- manifesta-se pelo aparecimento de irritabilidade, cefaleia intensa, vertigens. transtornos visuais, zumbidos e mesmo colapso e coma.
A insolação --- síndrome causada pela ação direta dos raios solares sobre o corpo humano, principalmente quando o mesmo se apresenta com a cabeça desprotegida --- manifesta-se pelo aparecimento de irritabilidade, cefaleia intensa, vertigens. transtornos visuais, zumbidos e mesmo colapso e coma.  A intermação está mais na dependência de alterações na termorregulação do organismo sob a ação do calor: independente da atuação direta dos raios solares. Suas manifestações iniciais são: vermelhidão da face, cefalalgia, náuseas, mal estar e sede intensa, seguindo-se vertigens, sensação angustiosa e vômitos, até que o doente cai desfalecido, com a face cianótica.
A intermação está mais na dependência de alterações na termorregulação do organismo sob a ação do calor: independente da atuação direta dos raios solares. Suas manifestações iniciais são: vermelhidão da face, cefalalgia, náuseas, mal estar e sede intensa, seguindo-se vertigens, sensação angustiosa e vômitos, até que o doente cai desfalecido, com a face cianótica.
QUEIMADURAS SOLARES
 Ocorrem principalmente em indivíduos de cor branca, predispostos, ou não habituados ao sol, que trabalham em atividades a céu aberto (como agricultores e pescadores), ou frequentam praias sob sol forte.
Ocorrem principalmente em indivíduos de cor branca, predispostos, ou não habituados ao sol, que trabalham em atividades a céu aberto (como agricultores e pescadores), ou frequentam praias sob sol forte.  As queimaduras provocadas pelo sol, embora comumente extensas, são quase sempre superficiais (de 1o. grau). A pele fica vermelha, doida e irritada.
As queimaduras provocadas pelo sol, embora comumente extensas, são quase sempre superficiais (de 1o. grau). A pele fica vermelha, doida e irritada.  É comum associar-se às queimaduras solares certo grau de insolação, a qual, em determinadas situações, apresenta gravidade maior do que a própria queimadura.
É comum associar-se às queimaduras solares certo grau de insolação, a qual, em determinadas situações, apresenta gravidade maior do que a própria queimadura.  Como tratamento local, dá-se preferência à exposição e aplicação de óleos inertes, associados ou não a anti-histamínicos , que aliviam rapidamente a dor.
Como tratamento local, dá-se preferência à exposição e aplicação de óleos inertes, associados ou não a anti-histamínicos , que aliviam rapidamente a dor.
Assinar:
Postagens (Atom)